Auszug aus Ausgabe 3/21
Die chronische Entzündung von Zahnfleisch und Zahnbett kann nicht nur zu Zahnverlust führen, sie ist auch ein Risiko für den ganzen Körper. Wer seine Ernährung und Lebensweise ändert, für den ist Heilung möglich.
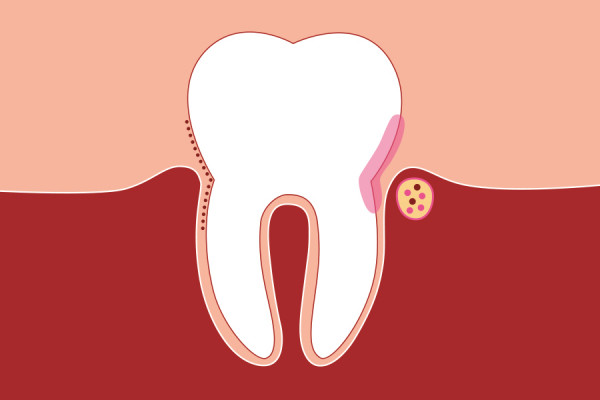
Hitze- und kälteempfindliche Zahnhälse, Zahnfleischbluten oder auch ein unangenehmer Geschmack im Mund – die ersten Anzeichen einer Zahnfleischentzündung sind oft unscheinbar. Mitunter fehlen sie sogar ganz, vor allem bei Rauchern. Sie sollten also selbst kleine Anzeichen ernst nehmen und Ihren Zahnarzt auf die Zahnfleischprobleme aufmerksam machen. Zu warten, bis das Zahnfleisch an einigen Stellen stark gerötet oder gar blau violett verfärbt und geschwollen ist, ist nicht ratsam, denn daraus kann sich eine Entzündung des ganzen Zahnhalteapparats entwickeln.
Risiko für den ganzen Körper
Die Parodontitis – landläufig auch Parodontose genannt – ist in den westlichen Industrienationen eine der größten Volkskrankheiten. In Deutschland sind laut der Deutschen Mundgesundheitsstudie von 2016 mehr als 50 Prozent der jüngeren Erwachsenen (unter 44 Jahre) betroffen, bei den älteren Senioren (über 75 Jahre) sind es 90 Prozent.
Die Erkrankung führt nicht nur zu Zahnverlust. Sie hält das ganze Immunsystem auf Trab, wie hohe Entzündungswerte im Blut zeigen, und kann auch schwere Erkrankungen zur Folge haben. Denn der Saum zwischen Zahn und Zahnfleisch markiert eine höchst sensible Grenze zwischen dem inneren und dem äußeren Körper. „Um die Zahnwurzel befindet sich ein feines Kapillarnetz. Geht das Zahnfleisch nur etwas zurück, liegt es wie eine offene Wunde komplett frei“, erklärt Dr. Lutz Spanka, Direktor des Zahnzentrums Nordwest in Hude. Krankmachende Keime können hier sofort in die Blutbahn gelangen und sich im gesamten Körper verbreiten. Die lokale Infektion des Zahnbetts kann beispielsweise auf die Gefäße übergreifen und die Entstehung von Atherosklerose fördern, unter anderem durch Botenstoffe der Bakterien, die Entzündungsreaktionen verstärken. Dadurch steigt deutlich die Gefahr von Durchblutungsstörungen und Bluthochdruck, Schlaganfall und Herzinfarkt. Unbestritten ist auch der Zusammenhang von Parodontitis und Diabetes Typ 2. „Die Erkrankungen marschieren Hand in Hand“, erklärt der biologische Zahnmediziner und Buchautor Dr. Dominik Nischwitz („In aller Munde“, Mosaik Verlag): „Die Entzündungsherde im Mund verstärken die Insulinresistenz der Zellen und somit die Verschlechterung der Blutzuckerwerte. Ein fataler Teufelskreis entsteht, denn hohe Insulinwerte begünstigen wiederum Entzündungen.“
Die bakterielle Infektion des Zahnhalteapparates fördert nachweislich auch rheumatoide Arthritis und ist vermutlich für viele andere Leiden wie Gelenkbeschwerden, Schulter- oder Rückenschmerzen verantwortlich. Derzeit wird sogar ein möglicher Zusammenhang zwischen Parodontitis und Alzheimer-Demenz untersucht. Ergebnisse aktueller Forschung deuten zudem darauf hin, dass auch das Risiko, schwer an Covid-19 zu erkranken, bei Menschen mit Parodontitis deutlich erhöht ist. Dies zeigt unter anderem eine Studie an der Universität Katar in Doha, die Daten der staatlichen Krankenversicherung des Landes ausgewertet hat. Zu 568 dort registrierten Covid-19-Patienten lagen Röntgenaufnahmen vor, die die Beurteilung des Kauapparats zuließen. 258 hatten eine Parodontitis, bei 33 von ihnen war der Corona-Krankheitsverlauf schwer. Bei den 310 Patienten ohne Parodontitis war das nur bei sieben Erkrankten der Fall.
Therapieansätze der Naturheilkunde
Eine Parodontitis ist keine isolierte Erkrankung der Mundhöhle. Sie steht in wechselseitiger Beziehung zum gesamten Organismus und wird unter anderem durch Übersäuerung, Umweltbelastungen, genetische Faktoren, falsche Ernährung und allgemeine Immunschwäche, aber auch durch unzureichende Mundhygiene mitverursacht. Im Akutfall kommt der behandelnde Zahnarzt bei einer Parodontitis meist um den Einsatz von Antibiotika nicht herum. Bei der Prävention und bei der nachhaltigen Sicherung der Therapie haben sich ganzheitliche naturheilkundliche Behandlungsansätze sehr bewährt. Auch bei einer Zahnfleischentzündung (Gingivitis) können Sie selbst einiges tun. „Beginnen Sie frühzeitig mit einer mehrgleisigen Therapie“, erklärt Dr. Edith Nadj-Papp, Zahnärztin mit dem Schwerpunkt ganzheitliche Zahnmedizin in Ditzingen. Dabei werden nicht nur die Entzündung behandelt, die Zahl und die Aggressivität der Bakterien eingedämmt und alle negativen Einflüsse ausgeschlossen. Es geht auch um den Aufbau der körpereigenen Abwehrkräfte und um die Behandlung der Allgemeinerkrankung. „Normalerweise werden die schädlichen Bakterien im Mund durch die physiologische Mundflora und unser Immunsystem in Schach gehalten. „Ist das Gleichgewicht im Körper gestört, gelingt das nicht mehr, und es kommt zu einer Zahnfleischentzündung“, weiß Dr. Nadj-Papp. „Langfristige Erfolge erzielen wir deshalb nur, wenn wir versuchen, Faktoren, die das Immunsystem schwächen, aufzuspüren, zu eliminieren und die normale Mundflora wieder herzustellen.“ Lesen Sie den vollständigen Beitrag in unserer Ausgabe 3/2021